Fagòcit
Els fagòcits (coneguts igualment com a cèl·lules fagocítiques o cèl·lules fagocitàries) són cèl·lules que protegeixen el cos digerint partícules estranyes nocives, bacteris i cèl·lules mortes o moribundes. El seu nom deriva de les paraules gregues φαγεῖν (fagín), que significa 'menjar' o 'devorar', i κύτος (kitos), que significa 'vas buit'. Tenen un paper clau en la defensa contra les infeccions i en la immunitat posterior.[1] Els fagòcits són importants en tots els animals[2] i estan especialment desenvolupats en els vertebrats.[3] Un litre de sang humana conté uns 6.000 milions de fagòcits.[4] Foren descoberts el 1882 per Ilià Métxnikov mentre estudiava larves d'estrella de mar.[5] Métxnikov fou guardonat amb el Premi Nobel de Fisiologia o Medicina del 1908 pel seu descobriment.[6] Els fagòcits existeixen en moltes espècies; algunes amebes es comporten com els macròfags, cosa que suggereix que els fagòcits aparegueren d'hora en l'evolució de la vida.[7]
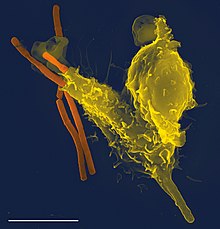
Els fagòcits dels humans i els altres animals són denominats professionals o no professionals, segons com d'eficaços siguin en la fagocitosi.[8] Els fagòcits professionals inclouen cèl·lules anomenades neutròfils, monòcits, macròfags, cèl·lules dendrítiques i mastòcits.[9] La diferència principal entre els fagòcits professionals i no professionals és que els primers tenen molècules anomenades receptors a la superfície, que poden detectar objectes nocius, com ara bacteris, que no se solen trobar dins el cos.[10] Per consegüent, els fagòcits són vitals a l'hora de combatre les infeccions, així com a l'hora de mantenir els teixits sans mitjançant l'eliminació de cèl·lules mortes i moribundes que han arribat a la fi de la seva vida.[11]
Durant una infecció, els senyals químics atrauen fagòcits als punts en què el patogen ha envaït el cos. Aquests estimulants químics poden provenir dels bacteris o d'altres fagòcits que ja s'hi han desplaçat. Els fagòcits es mouen mitjançant un mètode anomenat quimiotaxi. Quan els bacteris toquen un fagòcit, queden units als receptors de la superfície del fagòcit i són consumits.[12] Quan un patogen entra en alguns fagòcits, això pot desencadenar un atac químic dels fagòcits que utilitza oxidants i monòxid de nitrogen per matar el patogen.[13] Després de la fagocitosi, els macròfags i les cèl·lules dendrítiques també participen en la presentació d'antigen; és quan el fagòcit mou parts del material ingerit de retorn a la superfície. Aleshores, aquest material és presentat a altres cèl·lules del sistema immunitari. Alguns fagòcits viatgen als ganglis limfàtics del cos i presenten el material a glòbuls blancs anomenats limfòcits. Aquest procés és important en la formació de la immunitat.[14] Tanmateix, molts patògens han desenvolupat mètodes per respondre a l'atac dels fagòcits.[15]
Descobriment i estudi modifica
El zoòleg rus Ilià Ilitx Métxnikov (1845-1916) fou el primer a reconèixer que unes cèl·lules especialitzades estaven implicades en la defensa contra infeccions microbianes. El 1882, estava estudiant cèl·lules mòtils (de moviment lliure) en les larves d'estrelles de mar, amb la creença que eren importants per les defenses immunitàries dels animals. Per posar a prova la seva idea, inserí petites pues de tangeriner a les larves. Després d'unes hores, observà que les cèl·lules mòtils havien envoltat les pues.[16] Métxnikov viatjà a Viena i compartí les seves idees amb Carl Friedrich Claus, que suggerí el nom "fagòcit" (dels mots grecs phagein, 'menjar' o 'devorar' i kutos, 'vas buit'[17]) per les cèl·lules que Métxnikov havia observat.[18]
Un any més tard, Métxnikov estudiava un crustaci d'aigua dolça anomenat Daphnia, un minúscul animal transparent que es podia examinar directament al microscopi. Descobrí que les espores fúngiques que atacaven l'animal eren destruïdes per fagòcits. Continuà les seves observacions amb els leucòcits dels mamífers i descobrí que el bacteri Bacillus anthracis podia ser absorbit i mort pels fagòcits, en un procés que anomenà fagocitosi.[19] Métxnikov suggerí que els fagòcits eren una defensa primària contra els organismes invasors.
El 1903, Amroth Wright descobrí que la fagocitosi era reforçada per anticossos específics que denominà opsonines, del grec opson, "guarnició" o "condiment".[20] Métxnikov fou guardonat (juntament amb Paul Ehrlich) amb el Premi Nobel de Fisiologia o Medicina del 1908 pel seu treball sobre els fagòcits i la fagocitosi.[21]
Tot i que la importància d'aquests descobriments anà guanyant acceptació a poc a poc durant el principi del segle xx, les complicades relacions entre els fagòcits i la resta de components del sistema immunitari no foren conegudes fins a la dècada del 1980.[22]
Fagocitosi modifica
La fagocitosi és el procés d'absorció de partícules com ara bacteris, paràsits, cèl·lules pròpies mortes i residus cel·lulars i aliens per part d'una cèl·lula.[23] Consisteix en una sèrie de processos moleculars.[24] La fagocitosi es produeix després que el cos aliè, com ara una cèl·lula bacteriana, s'hagi unit a molècules anomenades "receptors" que es troben a la superfície del fagòcit. Aleshores, el fagòcit s'estira al voltant del bacteri i l'absorbeix. La fagocitosi de bacteris per part de neutròfils humans dura una mitjana de nou minuts.[25] Una vegada dins el fagòcit, el bacteri queda atrapat en un compartiment anomenat fagosoma. En un minut, el fagosoma es fusiona amb un lisosoma o un grànul per formar un fagolisosoma. Aleshores, el bacteri presoner és sotmès a una bateria formidable de mecanismes letals,[26] i mor pocs minuts després.[25] Les cèl·lules dendrítiques i els macròfags no són tan ràpids, i la seva fagocitosi es pot allargar durant moltes hores. Els macròfags són menjadors lents i desordenats, però absorbeixen enormes quantitats de material i sovint alliberen material no digerit de retorn als teixits. Aquests residus serveixen de senyal per reclutar més fagòcits de la sang.[27] Els fagòcits poden menjar-se gairebé qualsevol cosa; els científics han alimentat macròfags amb llimadures de ferro i després han utilitzat un petit imant per separar-los de la resta de cèl·lules d'una mescla.[28]
Els fagòcits tenen molts tipus de receptors a la superfície que serveixen per unir-se a materials.[15] Inclouen els receptors d'opsonina, els receptors scavenger i receptors de tipus Toll. Els receptors d'opsonina milloren la fagocitosi de bacteris que han estat coberts amb anticossos IgG o del complement. El complement és una sèrie complexa de molècules proteiques de la sang que destrueixen o marquen cèl·lules per ser destruïdes.[29] Els receptors scavenger s'uneixen a una gran varietat de molècules a la superfície de cèl·lules bacterianes, i els receptors de tipus Toll (anomenats així per la seva semblança a receptors ben estudiats de la mosca de la fruita, codificats pel gen Toll) s'uneixen a molècules més específiques. La unió als receptors de tipus Toll incrementa la fagocitosi i fa que el fagòcit alliberi un grup d'hormones que causen inflamació.[15]
Modes de destrucció modifica
Matar microbis és una funció essencial dels fagòcits[30] que es duu a terme o bé dins el fagòcit (destrucció intracel·lular) o bé a fora (destrucció extracel·lular).
Destrucció intracel·lular dependent d'oxigen modifica
Quan un fagòcit ingereix bacteris (o qualsevol material), el seu consum d'oxigen augmenta. L'increment en consum d'oxigen rep el nom d'esclat oxidatiu, que produeix molècules portadores d'oxigen reactiu amb efectes antimicrobians.[31] Els compostos d'oxigen són tòxics tant per l'invasor com per la cèl·lula mateixa, de manera que són continguts en compartiments a l'interior de la cèl·lula. Aquest mètode de matar microbis invasors mitjançant l'ús de molècules portadores d'oxigen reactiu rep el nom de destrucció intracel·lular dependent d'oxigen, de la qual hi ha dos tipus.[13]
El primer tipus és la producció depenent d'oxigen d'un superòxid,[15] que és una important substància bactericida rica en oxigen.[32] El superòxid és convertit en peròxid d'hidrogen en oxigen singlet per un enzim anomenat superòxid dismutasa. Els superòxida també reaccionen radicals hidroxils, que contribueixen a matar el microbi invasor.[15]
El segon tipus implica l'ús de l'enzim mieloperoxidasa dels grànuls dels neutròfils.[33] Quan els grànuls es fusionen amb un fagosoma, s'allibera mieloperoxidasa al fagolisosoma i aquest enzim utilitza peròxid d'hidrogen i clor per crear hipoclorit, una substància utilitzada en el lleixiu domèstic. L'hipoclorit és extremament tòxic pels bacteris.[15] La mieloperoxidasa conté un pigment hemo, que fa que les secrecions riques en neutròfils, com el pus i l'esput infectat, siguin de color verd.[34]
Destrucció intracel·lular independent d'oxigen modifica
Els fagòcits també poden matar microbis mitjançant mètodes independents d'oxigen, però no són tan eficaços com els dependents d'oxigen. N'hi ha quatre tipus principals. El primer utilitza proteïnes amb càrrega elèctrica que danyen la membrana bacteriana. El segon utilitza lisozims; aquests enzims destrueixen la paret cel·lular bacteriana. El tercer utilitza lactoferrines presents als grànuls dels neutròfils, que roben ferro essencial als bacteris.[35] El quart tipus utilitza proteases i enzims hidrolítics; aquests enzims serveixen per digerir les proteïnes de bacteris destruïts.[36]
Destrucció extracel·lular modifica
L'interferó gamma (antigament anomenat factor activador de macròfags) estimula els macròfags perquè produeixin monòxid de nitrogen. La font de l'interferó gamma poden ser limfòcits T CD4+, limfòcits T CD8+, cèl·lules NK, limfòcits B, limfòcits TNK, monòcits, macròfags o cèl·lules dendrítiques.[37] El monòxid de nitrogen és alliberat del macròfag i, gràcies a la seva toxicitat, mata els microbis situats a prop del macròfag.[15] Els macròfags activats produeixen i secreten factors de necrosi tumoral. Aquesta citocina (un tipus de molècules senyalitzadores[38]) mata les cèl·lules canceroses i les cèl·lules infectades per virus, i ajuda a activar la resta de cèl·lules del sistema immunitari.[39]
En algunes malalties, com ara la rara malaltia granulomatosa crònica, l'eficàcia dels fagòcits queda afectada i les infeccions bacterianes recurrents es converteixen en un problema.[40] En aquesta malaltia, hi ha una anormalitat que afecta diferents elements de la destrucció dependent d'oxigen. Altres anormalitats congènites rares, com ara la síndrome de Chediak-Higashi, també estan associades amb una destrucció defectuosa dels microbis ingerits.[41]
Virus modifica
Els virus només es poden reproduir a l'interior de cèl·lules, i hi accedeixen utilitzant molts dels receptors implicats en la immunitat. Una vegada dins la cèl·lula, els virus utilitzen la maquinària biològica de la cèl·lula per les seves pròpies fins, obligant la cèl·lula a crear centenars de còpies idèntiques d'ells mateixos. Tot i que els fagòcits i els altres components del sistema immunitari innat poden controlar els virus fins a un cert punt, un cop un virus ha penetrat dins una cèl·lula, la resposta immunitària adaptativa, i més concretament els limfòcits, són més importants en la defensa.[42] Als llocs d'infecció vírica, els limfòcits sovint són immensament més nombrosos que la resta de cèl·lules immunitàries; això és habitual en la meningitis vírica.[43] Les cèl·lules infectades per un virus que han estat mortes pels limfòcits són netejades del cos pels fagòcits.[44]
Paper en l'apoptosi modifica
En un animal hi ha cèl·lules que moren contínuament. Un equilibri entre la divisió cel·lular i la mort de cèl·lules fa que el nombre de cèl·lules romangui relativament constant en els adults.[11] Les cèl·lules poden morir de dues maneres diferents: per necrosi o per apoptosi. A diferència de la necrosi, que sovint és el resultat de malaltia o trauma, l'apoptosi (o mort cel·lular programada) és una funció normal i saludable de les cèl·lules. El cos s'ha de desfer de milions de cèl·lules mortes o moribundes cada dia, i els fagòcits tenen un paper crucial en aquest procés.[45]
Les cèl·lules moribundes que es troben a la fase final de l'apoptosi[46] presenten molècules, com ara la fosfatidilserina, a la seva superfície per atreure fagòcits.[47] La fosfatidilserina es troba normalment a la superfície citosòlica de la membrana plasmàtica, però durant l'apoptosi és portada a la superfície extracel·lular per una proteïna hipotètica anomenada escramblasa.[48] Aquestes molècules marquen la cèl·lula per ser fagocitada per cèl·lules dotades dels receptors apropiats, com ara macròfags.[49] L'eliminació de cèl·lules moribundes per part dels fagòcits es produeix de manera ordenada, sense provocar una resposta inflamatòria, i és una funció important dels fagòcits.[50]
Interacció amb altres cèl·lules modifica
Els fagòcits no estan limitats a cap òrgan en concret, sinó que es mouen pel cos, interaccionant amb les altres cèl·lules fagocítiques i no fagocítiques del sistema immunitari. Es poden comunicar amb altres cèl·lules produint substàncies químiques anomenades citocines, que porten altres fagòcits al lloc d'infecció o estimulen els limfòcits dorments.[51] Els fagòcits formen part del sistema immunitari innat amb què neixen els animals, incloent-hi els humans. La immunitat innata és molt eficaç però inespecífica, car no discrimina entre els diferents tipus d'invasors.[52] El sistema immunitari adaptatiu depèn dels limfòcits, que no són fagòcits, però que produeixen proteïnes protectores anomenades anticossos, que marquen els invasors per ser destruïts i eviten que els virus infectin cèl·lules.[53] Els fagòcits, en concret les cèl·lules dendrítiques i els macròfags, estimulen la producció dels anticossos per part dels limfòcits mitjançant un procés important anomenat presentació d'antigen.[54]
Presentació d'antigen modifica
La presentació d'antigen és un procés en què alguns fagòcits mouen parts del material absorbit de retorn a la superfície cel·lular i les "presenten" a altres cèl·lules del sistema immunitari.[55] Hi ha dues cèl·lules presentadores d'antigen "professionals": els macròfags i les cèl·lules dendrítiques.[56] Després de l'absorció, les proteïnes alienes (els antígens) són descompostes en pèptids a l'interior de les cèl·lules dendrítiques i els macròfags. Aquests pèptids són units a les glicoproteïnes del complex d'histocompatibilitat principal (MHC) de la cèl·lula, que porten els pèptids de nou a la superfície dels fagòcits, on poden ser "presentats" als limfòcits.[14] Els macròfags madurs no s'allunyen gaire del lloc d'infecció, però les cèl·lules dendrítiques poden arribar als ganglis limfàtics, on hi ha milions de limfòcits.[57] Això millora la immunitat, car els limfòcits responen als antígens presentats per les cèl·lules dendrítiques igual que ho farien al lloc de la infecció original.[58] Tanmateix, les cèl·lules dendrítiques no col·laboren sempre amb els limfòcits, i els poden destruir si és necessari per protegir el cos. Això es veu en un procés anomenat tolerància.[59]
Tolerància immunitària modifica
Les cèl·lules dendrítiques també promouen la tolerància immunitària,[60] que impedeix que el cos s'ataqui a si mateix. El primer tipus de tolerància és la tolerància central: quan els limfòcits T abandonen el tim per primera vegada, les cèl·lules dendrítiques destrueixen els limfòcits T portadors d'antígens que podrien fer que el sistema immunitari s'ataqui a si mateix. El segon tipus de tolerància immunitària és la tolerància perifèrica. Alguns limfòcits T portadors d'antígens que fan que ataquin molècules "pròpies" esquiven el primer procés de tolerància, alguns limfòcits T desenvolupen antígens que ataquen el "propi" més endavant, i alguns antígens que ataquen el "propi" no es troben al tim; per aquest motiu, les cèl·lules dendrítiques treballen per limitar l'activitat dels limfòcits T que ataquen el "propi" a l'exterior del tim. Les cèl·lules dendrítiques fan això o bé destruint-los o bé cercant l'ajut de limfòcits T reguladors per desactivar les activitats dels limfòcits T perjudicials.[61] Quan falla la tolerància immunitària, poden aparèixer malalties autoimmunitàries.[62] D'altra banda, una tolerància excessiva permet que certes infeccions, com el VIH, passin desaparcebudes.[61]
Fagòcits professionals modifica
Els fagòcits dels humans i la resta de vertebrats mandibulats es divideixen en grups "professionals" i "no professionals" segons l'eficàcia amb la qual participen en la fagocitosi.[8] Els fagòcits professionals són els monòcits, els macròfags, els neutròfils, les cèl·lules dendrítiques dels teixits i els mastòcits.[9] Un litre de sang humana conté uns 6.000 milions de fagòcits.[63]
Activació modifica
Tots els fagòcits, i especialment els macròfags, poden presentar diferents graus de preparació. Els macròfags solen romandre relativament dorments als teixits i proliferen lentament. En aquest estat de semirepòs, eliminen cèl·lules pròpies mortes i altres residus no infecciosos, i rarament participen en la presentació d'antigen. Tanmateix, durant una infecció reben senyals químics (habitualment interferó gamma) que n'incrementen la producció de molècules d'MHC de classe II i que els preparen per presentar antígens. En aquest estat, els macròfags són bons presentadors d'antigen i eliminadors de patògens. Tanmateix, si reben un senyal directament d'un invasor, s'"hiperactiven", deixen de proliferar i es concentren en matar. La seva mida i velocitat fagocítica augmenta; alguns creixen prou per a absorbir protozous invasors.[64]
A la sang, els neutròfils són inactius però flueixen a alta velocitat. Quan reben senyals de macròfags situats al lloc d'infecció, s'alenteixen i deixen la sang. Una vegada dins els teixits, són activats per citocines i arriben al camp de batalla preparats per matar.[65]
Migració modifica
Quan es produeix una infecció, s'envia un senyal químic de socors per atreure fagòcits al lloc d'infecció.[66] Aquests senyals químics poden incloure proteïnes de bacteris invasors, pèptids de coagulació, productes del complement i citocines alliberades pels macròfags situat al teixit a prop del lloc d'infecció.[15] Un altre grup d'atractor químic són les citocines, que recluten neutròfils i monòcits de la sang.[12]
Per arribar al lloc d'infecció, els fagòcits abandonen el flux sanguini i penetren als teixits afectats. Els senyals de la infecció fan que les cèl·lules endotelials que cobreixen els vasos sanguinis produeixin una proteïna anomenada selectina, a la qual s'enganxen els neutròfils quan passen. Altres senyals anomenats vasodilatadors afluixen les unions que connecten les cèl·lules endotelials, permetent que els fagòcits travessin el mur. La quimiotaxi és el procés pel qual els fagòcits segueixen el "rastre" de les citocines fins al punt d'infecció.[15] Els neutròfils travessen òrgans coberts de cèl·lules epitelials fins al punt d'infecció, i tot i que és un component important del combat contra la infecció, la migració en si pot causar símptomes semblants als de la malaltia.[67] Durant una infecció, milions de neutròfils són reclutats de la sang, però moren després d'uns dies.[68]
Monòcits modifica
Els monòcits es desenvolupen a la medul·la òssia i assoleixen la maduresa a la sang. Els monòcits madurs tenen un nucli gran, llis i lobulat i un citoplasma abundant que conté grànuls. Els monòcits ingereixen substàncies alienes o perilloses i presenten antígens a altres cèl·lules del sistema immunitari. Els monòcits formen dos grups: un grup circulant i un grup marginal que romanen en altres teixits (aproximadament el 70% es troben al grup marginal). La majoria de monòcits abandonen el flux sanguini després de 20-40 hores per dirigir-se als teixits i els òrgans, i en el procés es transformen en macròfags[69] o cèl·lules dendrítiques, segons els senyals que rebin.[70] Hi ha uns 500 milions de monòcits en un litre de sang humana.[63]
Macròfags modifica
Els macròfags madurs no viatgen gaire lluny, sinó que vigilen les àrees del cos que estan exposades al món exterior. Actuen com a escombriaires, cèl·lules presentadores d'antigen o assassins ferotges, depenent dels senyals que rebin.[71] Deriven dels monòcits, cèl·lules mare granulocítiques, o la divisió cel·lular de macròfags preexistents.[72] Els macròfags humans tenen un diàmetre d'uns 21 micròmetres.[73]
Aquest tipus de fagòcit no contenen grànuls sinó que tenen molts lisosomes. Els macròfags es troben arreu del cos en gairebé tots els teixits i òrgans (com ara les micròglies del cervell i els macròfags alveolars dels pulmons), on romanen tranquil·lament a l'espera. La situació d'un macròfag pot determinar la seva mida i aparença. Els macròfags provoquen inflamació mitjançant la producció d'interleucina 1, interleucina 6 i TNF alfa.[74] Els macròfags solen trobar-se únicament als teixits i rarament entren al flux sanguini. S'ha estimat la longevitat dels macròfags tissulars en entre quatre i quinze dies.[75]
Els macròfags poden activar-se per executar funcions que un monòcit en repòs no pot dur a terme.[74] Els limfòcits T col·laboradors (també coneguts com a limfòcits T efectors o limfòcits Th), un subgrup de limfòcits, són els responsables de l'activació dels macròfags. Els limfòcits Th1 activen els macròfags mitjançant la senyalització amb IFN gamma i presentant la proteïna CD154.[76] Altres senyals inclouen el TNF alfa i lipopolisacàrids de bacteris.[74] Els limfòcits Th1 poden atreure altres fagòcits al lloc d'infecció de diverses maneres. Secreten citocines que actuen sobre la medul·la òssia per estimular la producció de monòcits i neutròfils, i secreten algunes de les citocines encarregades de la sortida dels monòcits i neutròfils del flux sanguini.[77] Els limfòcits Th1 deriven de la diferenciació de limfòcits T CD4+ després que hagin respost a l'antigen als teixits limfàtics secundaris.[74] Els macròfags activats tenen un paper important en la destrucció de tumors mitjançant la producció de TNF alfa, IFN gamma, monòxid de nitrogen, compostos reactius de l'oxigen, proteïnes catiòniques i enzims hidrolítics.[74]
Neutròfils modifica
Els neutròfils solen trobar-se al flux sanguini i són el tipus més abundant de fagòcits, representant un 50-60% del total de leucòcits en circulació.[78] Un litre de sang humana conté uns 5.000 milions de neutròfils,[63] que tenen un diàmetre d'uns 10 micròmetres[79] i només viuen uns cinc dies.[39] Una vegada han rebut els senyals apropiats, triguen uns trenta minuts a abandonar la sang i arribar al lloc d'infecció.[80] Són devoradors voraços i ràpidament absorbeixen els invasors coberts d'anticossos i complement, així com cèl·lules danyades o residus cel·lulars. Els neutròfils no tornen a la sang; es converteixen en cèl·lules de pus i moren.[80] Els neutròfils madurs són més petits que els monòcits, i tenen un nucli segmentat amb diverses seccions; cada secció està connectada per filaments de cromatina, i els neutròfils poden tenir entre dos i cinc segments. Els neutròfils no solen abandonar la medul·la òssia fins que maduren, però durant una infecció s'alliberen precursors dels neutròfils anomenats mielòcits i promielòcits.[81]
Es coneixen des de fa molt de temps les propietats destructores de proteïnes i bactericides dels grànuls intracel·lulars dels neutròfils humans.[82] Els neutròfils poden secretar productes que estimulen els monòcits i els macròfags. Les secrecions neutrofíliques augmenten la fagocitosi i la formació de compostos reactius de l'oxigen implicats en la destrucció intracel·lular.[83] Les secrecions dels grànuls primaris dels neutròfils estimulen la fagocitosi de bacteris coberts amb l'anticòs IgG.[84]
Cèl·lules dendrítiques modifica
Les cèl·lules dendrítiques són cèl·lules presentadores d'antigen especialitzades dotades d'unes llargues ramificacions anomenades "dendrites",[85] que les ajuden a absorbir microbis i altres invasors.[86][87] Les cèl·lules dendrítiques es troben als teixits que estan en contacte amb el medi exterior; principalment la pell, la part interior del nas, els pulmons, l'estómac i els intestins.[88] Una vegada activades, maduren i migren als teixits limfoides, on interaccionen amb limfòcits T i limfòcits B per iniciar i coordinar la resposta immunitària adaptativa.[89] Les cèl·lules dendrítiques madures activen els limfòcits T col·laboradors i els limfòcits T citotòxics.[90] Els limfòcits T col·laboradors activats interaccionen amb els macròfags i els limfòcits B, per activar-los al seu torn. A més, les cèl·lules dendrítiques poden influir en el tipus de resposta immunitària que es produirà; quan es desplacen a les àrees limfoides on es troben els limfòcits T, poden activar els limfòcits T, que aleshores es diferencien en limfòcits T citotòxics o limfòcits T col·laboradors.[91]
Mastòcits modifica
Els mastòcits tenen receptors de tipus Toll i interaccionen amb les cèl·lules dendrítiques, els limfòcits B i els limfòcits T per ajudar a mitjançar les funcions immunitàries adaptatives. Els mastòcits expressen molècules d'MHC de classe II i poden participar en la presentació d'antigen; tanmateix, el paper dels mastòcits no està gaire ben comprès.[92] Els mastòcits poden consumir i matar bacteris gramnegatius (com Salmonella) i processar-ne els antígens.[93] S'especialitzen a processar les proteïnes fimbriques de la superfície dels bacteris, que estan implicades en l'adhesió a teixits.[94][95] A més d'aquestes funcions, els mastòcits produeixen citocines que indueixen una resposta inflamatòria.[96] Es tracta d'una part vital de la destrucció de microbis, car atrauen més fagòcits al lloc d'infecció.[93]
| Ubicació principal | Varietat de fenotips |
|---|---|
| Sang | neutròfils, monòcits |
| Medul·la òssia | macròfags, monòcits, cèl·lules sinusoidals, cèl·lules de revestiment |
| Teixit ossi | osteoclasts |
| Plaques de Peyer digestives i intestinals | macròfags |
| Teixit conjuntiu | histiòcits, macròfags, monòcits, cèl·lules dendrítiques |
| Fetge | cèl·lules de Kupffer, monòcits |
| Pulmó | macròfags autoreplicants, monòcits, mastòcits, cèl·lules dendrítiques |
| Teixit limfoide | macròfags i monòcits lliures i fixos, cèl·lules dendrítiques |
| Teixit nerviós | cèl·lules microglials (CD4+) |
| Melsa | macròfags lliures i fixos, monòcits, cèl·lules sinusoidals |
| Tim | macròfags i monòcits lliures i fixos |
| Pell | cèl·lules de Langerhans residents, altres cèl·lules dendrítiques, macròfags convencionals, mastòcits |
Fagòcits no professionals modifica
Les cèl·lules moribundes i organismes aliens també són consumits per cèl·lules que no són fagòcits «professionals».[98] Aquestes cèl·lules inclouen les cèl·lules epitelials, les cèl·lules endotelials, els fibroblasts i les cèl·lules mesenquimàtiques. Se les anomena «fagòcits no professionals», per destacar que, en contrast amb els fagòcits professionals, la fagocitosi no és la seva funció principal.[99] Els fibroblasts, per exemple, només efectuen intents ineficaços d'ingerir partícules alienes.[100]
Els fagòcits no professionals estan més limitats que els professionals quant al tipus de partícules que poden tractar. Això es deu a la seva manca de receptors fagocítics eficaços, especialment opsonines, que són anticossos i complement units als invasors per part del sistema immunitari.[10] A més, la majoria de fagòcits no professionals no produeixen molècules reactives portadores d'oxigen en resposta a la fagocitosi.[101]
| Ubicació principal | Varietat de fenotips |
|---|---|
| Sang, limfa i ganglis limfàtics | Limfòcits |
| Sang, limfa i ganglis limfàtics | Cèl·lules NK i LGL (limfòcits granulars grossos) |
| Pell | Cèl·lules epitelials |
| Vasos sanguinis | Cèl·lules endotelials |
| Teixit connectiu | Fibroblasts |
| Sang | Eritròcits |
Evasió i resistència dels patògens modifica
Un patogen només pot reeixir en la infecció d'un organisme si pot superar-ne les defenses. Els bacteris i protozous patògens han desenvolupat una sèrie de mètodes de resistir a l'atac dels fagòcits, i de fet molts poden sobreviure i replicar-se a l'interior de cèl·lules fagòcites.[102][103]
Evitar el contacte modifica
Hi ha diverses maneres en què els bacteris eviten el contacte amb els fagòcits. En primer lloc, poden créixer en llocs on no puguin arribar els fagòcits (com ara la superfície de la pell no trencada). En segon lloc, els bacteris poden suprimir la resposta inflamatòria; sense ella, els fagòcits no poden respondre de manera adequada. En tercer lloc, algunes espècies de bacteris poden inhibir la capacitat dels fagòcits de moure's al lloc d'infecció interferint amb la quimiotaxi.[102] Finalment, alguns bacteris poden evitar el contacte amb els fagòcits, enganyant el sistema immunitari perquè "pensi" que els bacteris són material propi. Treponema pallidum (el bacteri causant de la sífilis) s'amaga dels fagòcits cobrint-se la superfície amb fibronectina,[104] que és produïda de manera natural pel cos i té un paper essencial en la cicatrització.[105]
Evitar l'absorció modifica
Els bacteris sovint produeixen proteïnes o sucres que els cobreixen la cèl·lula i interfereixen amb la fagocitosi; és l'anomenada càpsula bacteriana.[102] En són exemples la càpsula K5 i l'antigen O 075 presents a la superfície de l'escheríchia coli,[106] així com les càpsules d'exopolisacàrids de Staphylococcus epidermidis.[107] Els pneumococs produeixen diversos tipus de càpsula, que li proporcionen diferents graus de protecció,[108] i els estreptococs del grup A produeixen proteïnes com ara proteïna M o proteïnes fímbriques per blocar l'absorció. Algunes proteïnes obstaculitzen la ingestió associada amb opsonines; l'estafilococ daurat produeix proteïna A per blocar receptors d'anticossos, cosa que redueix l'eficacitat de les opsonines.[109]
Supervivència a dins dels fagòcits modifica
Els bacteris han desenvolupat maneres de sobreviure dins de fagòcits, on continuen evitant el sistema immunitari.[110] Per penetrar sense perill a l'interior del fagòcit, expressen proteïnes anomenades "invasines". Una vegada dins la cèl·lula, romanen al citoplasma i eviten els productes tòxics que contenen els fagolisosomes.[111] Alguns bacteris eviten que es fusionin un fagosoma i un lisosoma per formar el fagolisosoma.[102] Altres patògens, com ara Leishmania, creen un vacúol altament modificat dins el fagòcit que els ajuda a persistir i replicar-se.[112] Legionella pneumophila produeix secrecions que fan que el fagosoma es fusioni amb vesícules que no són les que contenen substàncies tòxiques.[113] Altres bacteris són capaços de viure dins el fagolisosoma. L'estafilococ daurat, per exemple, produeix els enzims catalasa i superòxid dismutasa, que descomponen les substàncies (com per exemple el peròxid d'hidrogen) alliberades pels fagòcits per matar els bacteris.[114] Els bacteris poden fugir del fagosoma abans que es formi el fagolisosoma: la listèria monocitògena pot crear un forat a la paret del fagosoma utilitzant un enzim anomenat listeriolisina O i fosfolipasa C.[115]
Destrucció modifica
Els bacteris han desenvolupat diverses maneres de matar fagòcits.[109] En són exemples les citolisines, que formen porus a la membrana cel·lular del fagòcit; les estreptolisines i leucocidines, que fan que els grànuls dels neutròfils es trenquin i alliberin substàncies tòxiques,[116][117] i les exotoxines, que redueixen el subministrament d'ATP del fagòcit, que el requereix per la fagocitosi. Quan un bacteri ha estat ingerit, pot destruir el fagòcit mitjançant l'alliberament de toxines que es mouen pel fagosoma o la membrana fagolisosòmica per atacar altres parts de la cèl·lula.[102]
Disrupció de la senyalització cel·lular modifica
Algunes estratègies de supervivència sovint impliquen la disrupció de les citocines i els altres mètodes de senyalització cel·lular per evitar que els fagòcits responguin a la invasió.[118] Els paràsits protozous Toxoplasma gondii, Trypanosoma cruzi i Leishmania infecten macròfags i cadascun d'ells té la seva manera de vèncer-los. Algunes espècies de leishmània alteren la senyalització del macròfag infectat, impedeixen la producció de citocines i molècules microbicides (monòxid de nitrogen i espècies reactives de l'oxigen) i comprometen la presentació d'antigen.[119]
Danys a l'hoste modifica
Els macròfags o els neutròfils, en particular, tenen un paper essencial en el procés inflamatori, alliberant proteïnes i mediadors inflamatoris de molècula petita que controlen les infeccions però també poden danyar teixits de l'hoste. En general, els fagòcits intenten destruir els patògens absorbint-los i sotmetent-los a una bateria de substàncies tòxiques dins el fagolisosoma. Si un fagòcit no aconsegueix absorbir el seu objectiu, aquests agents tòxics poden ser alliberats al medi (una acció coneguda com a fagocitosi frustrada). Com que aquests agents també són tòxics per les cèl·lules hoste, poden causar greus danys a cèl·lules i teixits sans.[100]
Quan els neutròfils alliberen el contingut dels seus grànuls (compostos reactius de l'oxigen i proteases) al ronyó, el contingut degrada la matriu extracel·lular de les cèl·lules hoste i pot causar danys a les cèl·lules glomerulars, afectant-ne la capacitat de filtrar la sang i provocant-hi canvis en la forma. A més, els productes de les fosfolipases (com els leucotriens) agreugen els danys. Aquest alliberament de substàncies promou la quimotaxi de més neutròfils al lloc d'infecció i les cèl·lules glomerulars poden ser danyades encar més per les molècules d'adhesió durant la migració dels neutròfils. Els danys causats a les cèl·lules glomerulars poden provocar fallida renal.[120]
Els neutròfils també tenen un paper clau en el desenvolupament de la majoria de formes de lesió pulmonar aguda.[121] En aquest cas, els neutròfils activats alliberen el contingut dels seus grànuls tòxics al medi pulmonar.[122] Experiments han demostrat que una reducció del nombre de neutròfils disminueix els efectes de la lesió pulmonar aguda,[123] però un tractament consistent en la inhibició dels neutròfils no és realista des d'un punt de vista clínic, car l'hoste quedaria vulnerable a les infeccions.[122] Els danys dels neutròfils poden contribuir a disfuncions i lesions hepàtiques en resposta a l'alliberament d'endotoxines produïdes per bacteris, sèpsia, trauma, hepatitis alcohòlica, isquèmia i xoc hipovolèmic causat per hemorràgia aguda.[124]
Les substàncies alliberades pels macròfags també poden danyar teixits de l'hoste. El TNF-α és una substància important alliberada pels macròfags que fa que la sang dels vasos sanguinis petits es coaguli per evitar que s'estengui una infecció.[125] Tanmateix, si una infecció bacteriana s'estén a la sang, s'allibera TNF-α als òrgans vitals, cosa que pot provocar vasodilatació i una reducció del volum de plasma; al seu torn, això pot conduir a un xoc sèptic. Durant un xoc sèptic, l'alliberament de TNF-α causa un bloqueig dels petits vasos que subministren sang als òrgans vitals, i els òrgans poden fallar. El xoc sèptic pot acabar en mort.[12]
Orígens evolutius modifica
La fagocitosi és comuna i probablement aparegué en un moment primerenc de l'evolució,[126] evolucionant per primera vegada en eucariotes unicel·lulars.[127] Les amebes són protists unicel·lulars que se separaren de l'arbre que condueix als metazous poc després de la divergència de les plantes, però comparteixen moltes funcions específiques amb els fagòcits mamiferoides.[127] Dictyostelium discoideum, per exemple, és una ameba que viu al sòl i s'alimenta de bacteris. Com els fagòcits animals, absorbeix bacteris per fagocitosi, principalment mitjançant receptors de tipus Toll, i té altres funcions biològiques que també es donen en els macròfags.[128] Dictyostelium discoideum és social i, quan li manca aliment, s'agrega per formar un llimac migrador. Aquest organisme pluricel·lular produeix finalment una fructificació amb espores que són resistents als perills ambientals. Abans de la formació de les fructificacions, les cèl·lules poden migrar com a organismes semblants a un llimac durant uns dies. Durant aquest temps, l'exposició a toxines o patògens bacterians pot comprometre la supervivència de les amebes, limitant la producció d'espores. Algunes de les amebes absorbeixen bacteris i toxines mentre circulen dins del llimac, i finalment moren. Són genèticament idèntiques a les altres amebes del llimac, i el seu sacrifici per protegir les altres amebes dels bacteris és semblant a l'autosacrifici dels fagòcits del sistema immunitari dels animals. Aquesta funció immunitària innata en les amebes socials suggereix que un mecanisme d'alimentació cel·lular molt antic podria haver estat adaptat amb fins defensius molt abans de la diversificació dels animals.[129] Tanmateix, no s'ha demostrat una descendència comuna amb la dels fagòcits mamiferoides. Els fagòcits existeixen en moltíssims animals,[130] des de les esponges marines fins als vertebrats inferiors i superiors, passant pels insectes.[131][132] La capacitat de les amebes de distingir entre propi i no propi és una capacitat essencial que es troba a la base del sistema immunitari de moltes espècies.[133]
Referències modifica
- ↑ Schaechter, Ingraham i Neidhardt, 2009, p. 408.
- ↑ Delves, Martin i Burton, 2006, p. 250.
- ↑ Delves, Martin i Burton, 2006, p. 251.
- ↑ Hoffbrand, Pettit i Moss, 2005, p. 331.
- ↑ Schmalstieg i Goldman, 2008, p. 97.
- ↑ Schmalstieg i Goldman, 2008, p. 96.
- ↑ Janeway et al., 2001, p. 598.
- ↑ 8,0 8,1 Ernst pàg. 186
- ↑ 9,0 9,1 Robinson pàg. 187 i Ernst pàg. 7–10
- ↑ 10,0 10,1 Ernst pàg. 10
- ↑ 11,0 11,1 Thompson, C.B. «Apoptosis in the pathogenesis and treatment of disease». Science, 267, 5203, 1995, pàg. 1456–62. DOI: 10.1126/science.7878464. PMID: 7878464.
- ↑ 12,0 12,1 12,2 Janeway, Chapter: Induced innate responses to infection. vegeu la bibliografia, consultat el 20 de març del 2009
- ↑ 13,0 13,1 Fang FC «Antimicrobial reactive oxygen and nitrogen species: concepts and controversies». Nat. Rev. Microbiol., 2, 10, Octubre 2004, pàg. 820–32. DOI: 10.1038/nrmicro1004. PMID: 15378046.
- ↑ 14,0 14,1 Janeway, Chapter: Antigen Presentation to T Lymphocytes. vegeu la bibliografia, consultat el 20 de març del 2009
- ↑ 15,0 15,1 15,2 15,3 15,4 15,5 15,6 15,7 15,8 Delves et al. 2006, pàg. 2–10
- ↑ Delves pàg. 3
- ↑ The Shorter Oxford English Dictionary. Oxford University Press (Guild Publishing), 1983, p. 1566–67.
- ↑ Aterman K. «Medals, memoirs—and Metchnikoff». J. Leukoc. Biol., 63, 4, Abril 1998, pàg. 515–17. Arxivat de l'original el 2012-12-09. PMID: 9544583 [Consulta: 18 maig 2009]. Arxivat 2012-12-09 at Archive.is
- ↑ «Ilya Mechnikov». The Nobel Foundation. [Consulta: 28 novembre 2008].
- ↑ Delves pàg. 263
- ↑ Schmalstieg, FC; AS Goldman «Ilya Ilich Metchnikoff (1845–1915) and Paul Ehrlich (1854–1915): the centennial of the 1908 Nobel Prize in Physiology or Medicine». Journal of Medical Biography, 16, 2, 2008, pàg. 96–103. DOI: 10.1258/jmb.2008.008006. PMID: 18463079.
- ↑ Robinson pàg. vii
- ↑ Ernst pàg. 4
- ↑ Ernst pàg. 78
- ↑ 25,0 25,1 Hampton, M.B.; Vissers, M.C.; Winterbourn C.C. «A single assay for measuring the rates of phagocytosis and bacterial killing by neutrophils». J. Leukoc. Biol., 55, 2, Febrer 1994, pàg. 147–52. Arxivat de l'original el 2012-12-28. PMID: 8301210 [Consulta: 18 maig 2009]. Arxivat 2012-12-28 at Archive.is
- ↑ Delves pàg. 6–7
- ↑ Sompayrac pàg. 3
- ↑ Sompayrac pàg. 2
- ↑ Sompayrac pàg. 13–16
- ↑ Dale, D.C.; Boxer, L.; Liles, W.C. «The phagocytes: neutrophils and monocytes». Blood, 112, 4, agost 2008, pàg. 935–45. DOI: 10.1182/blood-2007-12-077917. PMID: 18684880.[Enllaç no actiu]
- ↑ Dahlgren, C.; A. Karlsson «Respiratory burst in human neutrophils.». Journal of Immunological Methods, 232, 1–2, 17-12-1999, pàg. 3–14. DOI: 10.1016/S0022-1759(99)00146-5. PMID: 10618505.
- ↑ Shatwell, K.P.; A.W. Segal «NADPH oxidase.». The international journal of biochemistry and cell biology., 28, 11, 1996, pàg. 1191–95. DOI: 10.1016/S1357-2725(96)00084-2. PMID: 9022278.
- ↑ Klebanoff S.J. «Myeloperoxidase». Proc. Assoc. Am. Physicians, 111, 5, 1999, pàg. 383–89. PMID: 10519157.
- ↑ Meyer, K.C. «Neutrophils, myeloperoxidase, and bronchiectasis in cystic fibrosis: green is not good». J. Lab. Clin. Med., 144, 3, September 2004, pàg. 124–26. DOI: 10.1016/j.lab.2004.05.014. PMID: 15478278.
- ↑ Hoffbrand pàg. 118
- ↑ Delves pàg. 6–10
- ↑ Schroder, K.; Hertzog, P.J.; Ravasi, T.; Hume, D.A. «Interferon-gamma: an overview of signals, mechanisms and functions». J. Leukoc. Biol., 75, 2, Febrer 2004, pàg. 163–89. Arxivat de l'original el 2010-07-03. DOI: 10.1189/jlb.0603252. PMID: 14525967 [Consulta: 18 maig 2009]. Arxivat 2010-07-03 a Wayback Machine.
- ↑ Delves pàg. 188
- ↑ 39,0 39,1 Sompayrac pàg. 17
- ↑ Lipu, H.N.; Ahmed, T.A.; Ali, S.; Ahmed, D.; Waqar, M.A. «Chronic granulomatous disease». J Pak Med Assoc, 58, 9, Setembre 2008, pàg. 516–518. PMID: 18846805 [Consulta: 20 febrer 2009].
- ↑ Kaplan, J.; De Domenico, I.; Ward, D.M. «Chediak-Higashi syndrome». Curr. Opin. Hematol., 15, 1, Gener 2008, pàg. 22–9. Arxivat de l'original el 2012-05-11. DOI: 10.1097/MOH.0b013e3282f2bcce. PMID: 18043242 [Consulta: 11 abril 2009]. Arxivat 2012-05-11 a Wayback Machine.
- ↑ Sompayrac pàg. 7
- ↑ de Almeida, S.M.; Nogueira, M.B.; Raboni, S.M.; Vidal, L.R. «Laboratorial diagnosis of lymphocytic meningitis». Braz J Infect Dis, 11, 5, Octubre 2007, pàg. 489–95. PMID: 17962876 [Consulta: 29 març 2009].
- ↑ Sompayrac pàg. 22
- ↑ Sompayrac pàg. 63
- ↑ «Apoptosis». Merriam-Webster Online Dictionary. [Consulta: 19 març 2009].
- ↑ Li, M.O.; Sarkisian, M.R.; Mehal, W.Z.; Rakic, P.; Flavell, R.A. «Phosphatidylserine receptor is required for clearance of apoptotic cells». Science, 302, 5650, Novembre 2003, pàg. 1560–63. DOI: 10.1126/science.1087621. PMID: 14645847. (cal registrar-se de franc per accedir-hi en línia)
- ↑ Wang X. et al. «Cell corpse engulfment mediated by C. elegans phosphatidylserine receptor through CED-5 and CED-12». Science, 302, 5650, 2003, pàg. 1563–1566. DOI: 10.1126/science.1087641. PMID: 14645848. (cal registrar-se de franc per accedir-hi en línia)
- ↑ Savill, J.; Gregory, C.; Haslett, C. «Eat me or die». Science, 302, 5650, 2003, pàg. 1516–17. DOI: 10.1126/science.1092533. PMID: 14645835.
- ↑ Zhou, Z.; Yu, X. «Phagosome maturation during the removal of apoptotic cells: receptors lead the way». Trends Cell Biol., 18, 10, October 2008, pàg. 474–85. DOI: 10.1016/j.tcb.2008.08.002. PMID: 18774293.
- ↑ Sompayrac pàg. 44
- ↑ Sompayrac pàg. 4
- ↑ Sompayrac pàg. 24–35
- ↑ Delves pàg. 171–184
- ↑ Delves pàg. 456
- ↑ Timothy Lee. «Antigen Presenting Cells (APC)». Immunology for 1st Year Medical Students. Dalhousie University, 2004. Arxivat de l'original el 2008-01-12. [Consulta: 12 novembre 2008].
- ↑ Delves pàg. 161
- ↑ Sompayrac pàg. 8
- ↑ Delves pàg. 237–242
- ↑ Lange, C.; Dürr, M.; Doster, H.; Melms, A.; Bischof, F. «Dendritic cell-regulatory T-cell interactions control self-directed immunity». Immunol. Cell Biol., 85, 8, 2007, pàg. 575–81. DOI: 10.1038/sj.icb.7100088. PMID: 17592494 [Consulta: 29 març 2009].
- ↑ 61,0 61,1 Steinman, Ralph, M. «Dendritic Cells and Immune Tolerance». The Rockefeller University, 2004. Arxivat de l'original el 2009-03-11. [Consulta: 15 febrer 2009].
- ↑ Romagnani, S. «Immunological tolerance and autoimmunity.». Internal and emergency medicine., 1, 3, 2006, pàg. 187–96. DOI: 10.1007/BF02934736. PMID: 17120464.
- ↑ 63,0 63,1 63,2 Hoffbrand, Pettit & Moss 2005, p. 331
- ↑ Sompayrac pàg. 16–17
- ↑ Sompayrac pàg. 18–19
- ↑ Delves pàg. 6
- ↑ Zen, K.; Parkos, C.A. «Leukocyte-epithelial interactions». Curr. Opin. Cell Biol., 15, 5, October 2003, pàg. 557–64. PMID: 14519390 [Consulta: 29 març 2009].
- ↑ Sompayrac pàg. 79
- ↑ Hoffbrand pàg. 117
- ↑ Delves pàg. 1–6
- ↑ Sompayrac pàg. 45
- ↑ Takahashi, K.; Naito, M.; Takeya, M. «Development and heterogeneity of macrophages and their related cells through their differentiation pathways». Pathol. Int., 46, 7, juliol 1996, pàg. 473–85. DOI: 10.1111/j.1440-1827.1996.tb03641.x. PMID: 8870002.
- ↑ Krombach, F.; Münzing, S.; Allmeling, A.M.; Gerlach, J.T.; Behr, J.; Dörger, M. «Cell size of alveolar macrophages: an interspecies comparison». Environ. Health Perspect., 105 Suppl 5, Setembre 1997, pàg. 1261–3. DOI: 10.2307/3433544. PMC: 1470168. PMID: 9400735.
- ↑ 74,0 74,1 74,2 74,3 74,4 Bowers, William. «Immunology -Chapter Thirteen: Immunoregulation». Microbiology and Immunology On-Line Textbook. USC School of Medicine, 2006. [Consulta: 14 novembre el 2008].
- ↑ Ernst pàg. 8
- ↑ Delves pàg. 156
- ↑ Delves pàg. 187
- ↑ Stvrtinová, Viera; Ján Jakubovský and Ivan Hulín. «Neutrophils, central cells in acute inflammation». A: Inflammation and Fever from Pathophysiology: Principles of Disease. Computing Centre, Slovak Academy of Sciences: Academic Electronic Press, 1995. ISBN 80-967366-1-2 [Consulta: 28 març 2009]. Arxivat 2010-12-31 a Wayback Machine.
- ↑ Delves pàg. 4
- ↑ 80,0 80,1 Sompayrac pàg. 18
- ↑ Linderkamp, O.; Ruef, P.; Brenner, B.; Gulbins, E.; Lang, F. «Passive deformability of mature, immature, and active neutrophils in healthy and septicemic neonates». Pediatr. Res., 44, 6, December 1998, pàg. 946–50. Arxivat de l'original el 2012-04-28. PMID: 9853933 [Consulta: 6 abril 2009]. Arxivat 2012-04-28 a Wayback Machine.
- ↑ Paoletti pàg. 62
- ↑ Soehnlein, O.; Kenne, E.; Rotzius, P.; Eriksson, E.E.; Lindbom, L. «Neutrophil secretion products regulate anti-bacterial activity in monocytes and macrophages». Clin. Exp. Immunol., 151, 1, Gener 2008, pàg. 139–45. Arxivat de l'original el 2012-12-09. DOI: 10.1111/j.1365-2249.2007.03532.x.. PMC: 2276935. PMID: 17991288 [Consulta: 29 març 2009]. Arxivat 2012-12-09 at Archive.is
- ↑ Soehnlein, O.; Kai-Larsen, Y.; Frithiof, R. et al. «Neutrophil primary granule proteins HBP and HNP1-3 boost bacterial phagocytosis by human and murine macrophages». J. Clin. Invest., 118, 10, Octubre 2008, pàg. 3491–502. DOI: 10.1172/JCI35740. PMC: 2532980. PMID: 18787642 [Consulta: 29 març 2009].
- ↑ Steinman, R.M.; Cohn, Z.A. «Identification of a novel cell type in peripheral lymphoid organs of mice. I. Morphology, quantitation, tissue distribution». J. Exp. Med., 137, 5, 1973, pàg. 1142–62. DOI: 10.1084/jem.137.5.1142. PMC: 2139237. PMID: 4573839.
- ↑ Steinman, Ralph. «Dendritic Cells». The Rockefeller University. Arxivat de l'original el 2009-06-27. [Consulta: 14 novembre 2008].
- ↑ Guermonprez, P.; Valladeau, J.; Zitvogel, L.; Théry, C.; Amigorena, S. «Antigen presentation and T cell stimulation by dendritic cells». Annu. Rev. Immunol., 20, 2002, pàg. 621–67. DOI: 10.1146/annurev.immunol.20.100301.064828. PMID: 11861614 [Consulta: 29 març 2009].[Enllaç no actiu]
- ↑ Hoffbrand pàg. 134
- ↑ Sallusto F., Lanzavecchia A. «The instructive role of dendritic cells on T-cell responses». Arthritis Res., 4 Suppl 3, 2002, pàg. S127–32. DOI: 10.1186/ar567. PMID: 12110131.[Enllaç no actiu]
- ↑ Sompayrac pàg. 42–46
- ↑ Steinman, Ralph. «Dendritic Cells». The Rockefeller University. Arxivat de l'original el 2009-06-27. [Consulta: 16 novembre 2008].
- ↑ Stelekati, E.; Orinska, Z.; Bulfone-Paus, S. «Mast cells in allergy: innate instructors of adaptive responses». Immunobiology, 212, 6, 2007, pàg. 505–19. DOI: 10.1016/j.imbio.2007.03.012. PMID: 17544835 [Consulta: 29 març 2009].
- ↑ 93,0 93,1 Malaviya, R.; Abraham, S.N. «Mast cell modulation of immune responses to bacteria». Immunol. Rev., 179, Febrer 2001, pàg. 16–24. Arxivat de l'original el 2013-01-05. DOI: 10.1034/j.1600-065X.2001.790102.x. PMID: 11292019 [Consulta: 29 març 2009]. Arxivat 2013-01-05 at Archive.is
- ↑ Connell, I.; Agace, W.; Klemm, P.; Schembri, M.; Mărild, S.; Svanborg, C. «Type 1 fimbrial expression enhances Escherichia coli virulence for the urinary tract». Proc. Natl. Acad. Sci. U.S.A., 93, 18, Setembre 1996, pàg. 9827–32. DOI: 10.1073/pnas.93.18.9827. PMC: 38514. PMID: 8790416.
- ↑ Malaviya, R.; Twesten, N.J.; Ross, E.A.; Abraham, S.N.; Pfeifer, J.D. «Mast cells process bacterial Ags through a phagocytic route for class I MHC presentation to T cells». J. Immunol., 156, 4, Febrer 1996, pàg. 1490–6. PMID: 8568252 [Consulta: 29 març 2009].
- ↑ Taylor, M.L.; Metcalfe, D.D. «Mast cells in allergy and host defense». Allergy Asthma Proc, 22, 3, 2001, pàg. 115–9. DOI: 10.2500/108854101778148764. PMID: 11424870 [Consulta: 29 març 2009].
- ↑ 97,0 97,1 Paoletti pàg. 427
- ↑ Birge, R.B.; Ucker, D.S. «Innate apoptotic immunity: the calming touch of death». Cell Death Differ., 15, 7, juliol 2008, pàg. 1096–1102. DOI: 10.1038/cdd.2008.58. PMID: 18451871.
- ↑ Couzinet, S.; Cejas, E.; Schittny, J.; Deplazes, P.; Weber, R.; Zimmerli, S. «Phagocytic uptake of Encephalitozoon cuniculi by nonprofessional phagocytes». Infect. Immun., 68, 12, Desembre 2000, pàg. 6939–45. DOI: 10.1128/IAI.68.12.6939-6945.2000. PMC: 97802. PMID: 11083817.
- ↑ 100,0 100,1 Paoletti pàg. 426
- ↑ Rabinovitch, M. «Professional and non-professional phagocytes: an introduction». Trends Cell Biol., 5, 3, Març 1995, pàg. 85–7. PMID: 14732160.
- ↑ 102,0 102,1 102,2 102,3 102,4 Todar, Kenneth. «Mechanisms of Bacterial Pathogenicity: Bacterial Defense Against Phagocytes». 2008. [Consulta: 10 desembre 2008].
- ↑ Alexander, J.; Satoskar, A.R.; Russell, D.G. «Leishmania species: models of intracellular parasitism». J. Cell. Sci., 112 Pt 18, Setembre 1999, pàg. 2993–3002. PMID: 10462516.[Enllaç no actiu]
- ↑ Celli, J.; Finlay, B.B. «Bacterial avoidance of phagocytosis». Trends Microbiol., 10, 5, Maig 2002, pàg. 232–37. DOI: 10.1016/S0966-842X(02)02343-0. PMID: 11973157.
- ↑ Valenick, L.V.; Hsia, H.C.; Schwarzbauer, J.E. «Fibronectin fragmentation promotes alpha4beta1 integrin-mediated contraction of a fibrin-fibronectin provisional matrix». Experimental cell research, 309, 1, Setembre 2005, pàg. 48–55. DOI: 10.1016/j.yexcr.2005.05.024. PMID: 15992798.
- ↑ Burns, S.M.; Hull, S.I. «Loss of resistance to ingestion and phagocytic killing by O(-) and K(-) mutants of a uropathogenic Escherichia coli O75:K5 strain». Infect. Immun., 67, 8, agost 1999, pàg. 3757–62. PMC: 96650. PMID: 10417134 [Consulta: 29 març 2009].
- ↑ Vuong, C.; Kocianova, S.; Voyich, J.M. et al. «A crucial role for exopolysaccharide modification in bacterial biofilm formation, immune evasion, and virulence». J. Biol. Chem., 279, 52, Desembre 2004, pàg. 54881–6. DOI: 10.1074/jbc.M411374200. PMID: 15501828 [Consulta: 29 març 2009].[Enllaç no actiu]
- ↑ Melin, M.; Jarva, H.; Siira, L.; Meri, S.; Käyhty, H.; Väkeväinen, M. «Streptococcus pneumoniae capsular serotype 19F is more resistant to C3 deposition and less sensitive to opsonophagocytosis than serotype 6B». Infect. Immun., 77, 2, Febrer 2009, pàg. 676–84. DOI: 10.1128/IAI.01186-08. PMID: 19047408 [Consulta: 29 març 2009].
- ↑ 109,0 109,1 Foster, T.J. «Immune evasion by staphylococci». Nat. Rev. Microbiol., 3, 12, Desembre 2005, pàg. 948–58. DOI: 10.1038/nrmicro1289. PMID: 16322743.
- ↑ Sansonetti, P. «Phagocytosis of bacterial pathogens: implications in the host response». Semin. Immunol., 13, 6, Desembre 2001, pàg. 381–90. DOI: 10.1006/smim.2001.0335. PMID: 11708894.
- ↑ Dersch, P.; Isberg, R.R. «A region of the Yersinia pseudotuberculosis invasin protein enhances integrin-mediated uptake into mammalian cells and promotes self-association». Embo J., 18, 5, Març 1999, pàg. 1199–1213. DOI: 10.1093/emboj/18.5.1199. PMC: 1171211. PMID: 10064587.
- ↑ Antoine J. C., Prina E., Lang T., Courret N. «The biogenesis and properties of the parasitophorous vacuoles that harbour Leishmania in murine macrophages». Trends Microbiol., 6, 10, Octubre 1998, pàg. 392–401. DOI: 10.1016/S0966-842X(98)01324-9. PMID: 9807783.
- ↑ Masek, Katherine, S.; Christopher, A. Hunter. Eurekah Bioscience Collection: Evasion of Phagosome Lysosome Fusion and Establishment of a Replicative Organelle by the Intracellular Pathogen Legionella pneumophila. Landes Bioscience, 2007 [Consulta: 20 març 2009].
- ↑ Das, D.; Saha, S.S.; Bishayi, B. «Intracellular survival of Staphylococcus aureus: correlating production of catalase and superoxide dismutase with levels of inflammatory cytokines». Inflamm. Res., 57, 7, juliol 2008, pàg. 340–9. DOI: 10.1007/s00011-007-7206-z. PMID: 18607538 [Consulta: 29 març 2009].
- ↑ Hara, H.; Kawamura, I.; Nomura, T.; Tominaga, T.; Tsuchiya, K.; Mitsuyama, M. «Cytolysin-dependent escape of the bacterium from the phagosome is required but not sufficient for induction of the Th1 immune response against Listeria monocytogenes infection: distinct role of Listeriolysin O determined by cytolysin gene replacement». Infect. Immun., 75, 8, Agost 2007, pàg. 3791–3801. DOI: 10.1128/IAI.01779-06. PMC: 1951982. PMID: 17517863.
- ↑ Datta, V.; Myskowski, S.M.; Kwinn, L.A.; Chiem, D.N.; Varki, N.; Kansal, R.G.; Kotb, M.; Nizet, V. «Mutational analysis of the group A streptococcal operon encoding streptolysin S and its virulence role in invasive infection». Mol. Microbiol., 56, 3, Maig 2005, pàg. 681–95. DOI: 10.1111/j.1365-2958.2005.04583.x. PMID: 15819624.
- ↑ Iwatsuki, K.; Yamasaki, O.; Morizane, S.; Oono, T. «Staphylococcal cutaneous infections: invasion, evasion and aggression». J. Dermatol. Sci., 42, 3, juny 2006, pàg. 203–14. DOI: 10.1016/j.jdermsci.2006.03.011. PMID: 16679003.
- ↑ Denkers, E.Y.; Butcher, B.A. «Sabotage and exploitation in macrophages parasitized by intracellular protozoans». Trends Parasitol., 21, 1, Gener 2005, pàg. 35–41. DOI: 10.1016/j.pt.2004.10.004. PMID: 15639739 [Consulta: 29 març 2009].
- ↑ Gregory, D.J.; Olivier, M. «Subversion of host cell signalling by the protozoan parasite Leishmania». Parasitology, 130 Suppl, 2005, pàg. S27–35. DOI: 10.1017/S0031182005008139. PMID: 16281989 [Consulta: 29 març 2009].
- ↑ Heinzelmann, M.; Mercer-Jones, M.A.; Passmore, J.C. «Neutrophils and renal failure». Am. J. Kidney Dis., 34, 2, agost 1999, pàg. 384–99. PMID: 10430993.
- ↑ Lee, W.L.; Downey, G.P. «Neutrophil activation and acute lung injury». Curr Opin Crit Care, 7, 1, Febrer 2001, pàg. 1–7. DOI: 10.1097/00075198-200102000-00001. PMID: 11373504.
- ↑ 122,0 122,1 Moraes, T.J.; Zurawska, J.H.; Downey, G.P. «Neutrophil granule contents in the pathogenesis of lung injury». Curr. Opin. Hematol., 13, 1, Gener 2006, pàg. 21–27. DOI: 10.1097/01.moh.0000190113.31027.d5. PMID: 16319683.
- ↑ Abraham, E. «Neutrophils and acute lung injury». Crit. Care Med., 31, 4 Suppl, abril 2003, pàg. S195–99. DOI: 10.1097/01.CCM.0000057843.47705.E8. PMID: 12682440.
- ↑ Ricevuti, G. «Host tissue damage by phagocytes». Ann. N. Y. Acad. Sci., 832, Desembre 1997, pàg. 426–48. Arxivat de l'original el 2013-01-05. PMID: 9704069 [Consulta: 28 maig 2009]. Arxivat 2013-01-05 at Archive.is
- ↑ Charley, B.; Riffault, S.; Van Reeth, K. «Porcine innate and adaptative immune responses to influenza and coronavirus infections». Ann. N. Y. Acad. Sci., 1081, October 2006, pàg. 130–6. Arxivat de l'original el 2013-01-05. DOI: 10.1196/annals.1373.014. PMID: 17135502 [Consulta: 31 març 2009]. Arxivat 2013-01-05 at Archive.is
- ↑ Sompayrac pàg. 1
- ↑ 127,0 127,1 Cosson, P.; Soldati, T. «Eat, kill or die: when amoeba meets bacteria». Curr. Opin. Microbiol., 11, 3, June 2008, pàg. 271–6. DOI: 10.1016/j.mib.2008.05.005. PMID: 18550419 [Consulta: 5 abril 2009].
- ↑ Bozzaro, S.; Bucci, C.; Steinert, M. «Phagocytosis and host-pathogen interactions in Dictyostelium with a look at macrophages». Int Rev Cell Mol Biol, 271, 2008, pàg. 253–300. DOI: 10.1016/S1937-6448(08)01206-9. PMID: 19081545 [Consulta: 5 abril 2009].
- ↑ Chen, G.; Zhuchenko, O.; Kuspa, A. «Immune-like phagocyte activity in the social amoeba». Science (journal), 317, 5838, agost 2007, pàg. 678–81. DOI: 10.1126/science.1143991. PMID: 17673666.
- ↑ Delves et al. 2006, p. 250
- ↑ Delves pàg. 251–252
- ↑ Hanington, P.C.; Tam, J.; Katzenback, B.A.; Hitchen, S.J.; Barreda, D.R.; Belosevic, M. «Development of macrophages of cyprinid fish». Dev. Comp. Immunol., 33, 4, abril 2009, pàg. 411–29. DOI: 10.1016/j.dci.2008.11.004. PMID: 19063916 [Consulta: 5 abril 2009].
- ↑ Janeway, Chapter: Evolution of the innate immune system. retrieved on March 20, 2009
Bibliografia modifica
- Delves, P. J.; Martin, S. J.; Burton, D. R.; Roit, I. M. Roitt's Essential Immunology (en anglès). 11a edició. Blackwell Publishing, 2006. ISBN 978-1-4051-3603-7.
- Hoffbrand, A. V.; Pettit, J. E.; Moss, P. A. H.. Essential Haematology (en anglès). 4a edició. Blackwell Science, 2005. ISBN 978-0-632-05153-3.
- Janeway, C.; Travers, P.; Walport, M.; Shlomchik, M. Immunobiology (en anglès). 5a edició, il·lustrada. Garland Publishing, 2001. ISBN 9780815336426.
- Schaechter, M.; Ingraham, J. L.; Neidhardt, F. C. Microorganismes. Reverte, 2009. ISBN 9788429118605.
- Schmalstieg, F. C.; Goldman, A. S. «Ilya Ilich Metchnikoff (1845–1915) and Paul Ehrlich (1854–1915): the Centennial of the 1908 Nobel Prize in Physiology or Medicine» (en anglès). Journal of Medical Biography, 16, 2, 2008, pàg. 96–104. DOI: 10.1258/jmb.2008.008006. ISSN: 0967-7720.
Enllaços externs modifica
| A Wikimedia Commons hi ha contingut multimèdia relatiu a: Fagòcit |
- «Fagòcit» (en anglès). Medical Subject Headings. (anglès)
- Vídeo de l'absorció de bacteris pels fagòcits (anglès)