Síndrome de la pell escaldada estafilocòccica
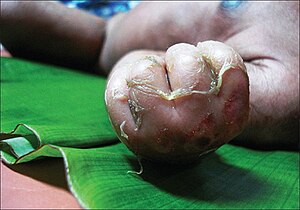
La síndrome de la pell escaldada estafilocòccica, també anomenada pels pediatres malaltia de Ritter,[1] és una malaltia infecciosa de la pell en la qual apareixen àmplies zones de denudació cutània.[2]
 | |
| Tipus | infecció per estafilococs, malaltia bacteriana comensal, trastorn cutani, infecció perinatal i malaltia |
|---|---|
| Especialitat | dermatologia |
| Clínica | |
| Símptomes | irritabilitat, exantema i necrosi |
| Patogènesi | |
| Localització | zona de la pell |
| Classificació | |
| CIM-11 | EA50.2 |
| CIM-10 | L00 |
| CIM-9 | 695.81 |
| Recursos externs | |
| Enciclopèdia Catalana | 0055867 |
| DiseasesDB | 29437 |
| MedlinePlus | 001352 |
| eMedicine | derm/402 emerg/782 |
| MeSH | D013206 |
| Orphanet | 36236 |
| UMLS CUI | C0038165 i C0038165 |
| DOID | DOID:9063 |
Etiologia
modificaLa seva causa són exotoxines exfoliatives ETA[3] i ETB[4] (proteases que hidrolitzen la glicoproteïna desmosòmica desmogleïna-1, responsable de mantenir la unió dels estrats granulós i espinós de l'epidermis)[5] secretades per determinades soques d'estafilococ daurat.[6] Per regla general, la infecció inicia el seu desenvolupament a partir de colònies comensals de S. aureus presents a la cavitat oral o nasal, el melic o la nasofaringe. Habitualment, el seu diagnòstic de certesa s'obté efectuant cultius microbiològics d'aquestes àrees i de les lesions cutànies.[7] Els brots epidèmics de la malaltia[8] solen ser provocats per portadors asimptomàtics que contagien el bacteri a subjectes susceptibles.[9] Excepcionalment, és la presència d'estafilococs en la llet materna el factor que desencadena la infecció.[10] S'han descrit casos en els quals l'origen de la síndrome va ser una lesió tèrmica cutània infectada,[11] una febre de Chikungunya perinatal,[12] una exodòncia[13] o una varicel·la neonatal complicada als pocs dies del seu inici per l'aparició d'aquest trastorn dermatològic.[14][15]
Epidemiologia
modificaLa malaltia afecta predominantment a nounats[16][17] i nens menors de cinc anys.[18] És inusual el fet que es desenvolupi en prematurs, sobretot de manera recurrent.[19] Pot presentar-se en adults amb insuficiència renal molt greu, immunodeficients[20] o que reben quimioteràpia.[21] Alguns d'ells requereixen plasmafèresi.[22]
És una síndrome infreqüent, amb una incidència global de 0,13 a 0,56 casos/milió d'individus. No existeixen diferències significatives pel que fa a la seva distribució per sexes.[23]
Patogènesi
modificaEl seu quadre clínic inicial inclou febre, malestar general i lesions cutànies eritematoses localitzades sobretot a cara, coll, aixelles i perineu.[24] Eventualment, en la fase primerenca, la malaltia es pot confondre amb una dermatitis atòpica preexistent reaguditzada.[25] Després, es formen grans butllofes que es trenquen amb molta facilitat a les àrees d'eritema i el signe de Nikolsky[26] acostuma a ser positiu en la major part del cos.[27] Les lesions sorgeixen poques vegades a les mucoses i gairebé mai deixen cicatrius.[28] Ocasionalment, s'estenen per quasi tota la superfície corporal.[29] La gravetat del procés és molt variable, sent les complicacions més comunes la hipotèrmia, la deshidratació, la miliària cristal·lina[30] i les infeccions secundàries per Pseudomonas.[31] Té una taxa de mortalitat que oscil·la entre el 4 i el 11%; tot i que en adults, depenent de les comorbiditats existents,[32] pot arribar al 40-60%. La seva forma localitzada és l'impetigen ampul·lar, un tipus de presentació de la malaltia menys seriós.[33] Hi ha una variant escarlatiniforme, causada per exotoxines de soques de S. aureus amb mutacions que redueixen la seva capacitat epidermolítica.[34]
Tractament
modificaRequereix hospitalització, tractament amb antibiòtics penicil·línics resistents a la penicil·linasa (com ara la cloxacil·lina),[35] pràctica d'antibiogrames de control durant tot el curs de la malaltia,[36] teràpia intravenosa per mantenir la volèmia, de vegades clindamicina adjuvant[37] i les mateixes cures a la pell que a una persona que s'hagi cremat.[38] En casos pediàtrics, la sedació amb midazolam (50-100 μg/kg/h) disminueix la sensació dolorosa i facilita la pràctica de les cures.[39] Si el pacient és al·lèrgic a la penicil·lina està indicada l'administració de cefuroxima (una cefalosporina)[40] o claritromicina.[41] L'ús d'apòsits biodegradables per protegir les zones exfoliades pot ser una mesura beneficiosa en nounats i nens petits.[42] Quan la denudació és extensa, cal practicar el desbridament de la pell morta per evitar complicacions com ara l'aparició d'una síndrome de Lyell (necròlisi epidèrmica tòxica).[43]
Història
modificaLa primera descripció de la síndrome la va fer Gottfried Ritter von Rittershain (1820-1883), director d'un orfenat a Praga, qui publicà l'any 1878, amb el nom de dermatitis exfoliativa neonatal, una sèrie de 297 casos d'una greu afecció cutània que apareixia en els infants de la institució. A principis del segle XX els pediatres intuïen l'existència d'una relació entre la malaltia i els estafilococs, però només fins a principis de la dècada del 1950 es va demostrar fefaentment el vincle entre l'impetigen ampul·lar i l'estafilococ daurat. Al començament dels anys setanta el desenvolupament d'un model murí per l'estudi de les exotoxines d'aquests bacteris va aclarir per complet l'etiopatogènesi de la síndrome.
Vegeu també
modificaReferències
modifica- ↑ Sarntivijai, S «Ritter's disease» (en anglès). EMBL-European Bioinformatics Institute, Ontology Lookup Service, 2021 Nov 30; EFO:0007473 (rev), pàgs: 3 [Consulta: 1r desembre 2021].
- ↑ Ross, A; Shoff, HW «Staphylococcal Scalded Skin Syndrome» (en anglès). StatPearls [Internet]. StatPearls Publishing LLC, 2021 Ag 1; NBK448135 (rev), pàgs: 6. PMID: 28846262 [Consulta: 6 setembre 2021].
- ↑ Ladhani, S; Robbie, S; Garratt, RC; Chapple, DS; Joannou, CL; Evans, RW «Development and Evaluation of Detection Systems for Staphylococcal Exfoliative Toxin A Responsible for Scalded-Skin Syndrome» (en anglès). J Clin Microbiol, 2001 Jun; 39 (6), pp: 2050-2054. DOI: 10.1128/JCM.39.6.2050-2054.2001. PMC: 88087. PMID: 11376033 [Consulta: 4 novembre 2021].
- ↑ Yamaguchi, T; Hayashi, T; Takami, H; Ohnishi, M; Murata, T; Nakayama, K; Asakawa, K; Ohara, M; et al «Complete Nucleotide Sequence of a Staphylococcus aureus Exfoliative Toxin B Plasmid and Identification of a Novel ADP-Ribosyltransferase, EDIN-C» (en anglès). Infection and Immunity, 2001 Des; 69 (12), pp: 7760-7771. DOI: 10.1128/IAI.69.12.7760-7771.2001. PMC: 98872. PMID: 11705958 [Consulta: 9 novembre 2021].
- ↑ Hammers, CM; Stanley, JR «Desmoglein-1, differentiation, and disease» (en anglès). The Journal of Clinical Investigation, 2013 Abr; 123 (4), pp: 1419-1422. DOI: 10.1172/JCI69071. PMC: 3613937. PMID: 23524961 [Consulta: 15 novembre 2021].
- ↑ Bukowski, M; Wladyka, B; Dubin, G «Exfoliative toxins of Staphylococcus aureus» (en anglès). Toxins (Basel), 2010 Maig; 2 (5), pp: 1148-1165. DOI: 10.3390/toxins2051148. PMC: 3153237. PMID: 22069631 [Consulta: 22 setembre 2021].
- ↑ Meshram, GG; Kaur, N; Hura, KS «Staphylococcal scalded skin syndrome: A pediatric dermatology case report» (en anglès). SAGE Open Med Case Rep, 2018 Gen 4; 6, pp: 2050313X17750890. PMID: 29326825. DOI: 10.1177/2050313X17750890. PMC: 5758955 [Consulta: 7 gener 2022].
- ↑ Do, HJ; Park, ES; Lim, JY; Park, CH; et al «Regional outbreak of staphylococcal scalded skin syndrome in healthy children» (en anglès). Korean J Pediatr, 2010; 53 (1), pp: 48-55. ISSN 2713-4148. DOI: 10.3345/kjp.2010.53.1.48 [Consulta: 8 desembre 2021].
- ↑ Dudley, M; Parsh, B «Recognizing staphylococcal scalded skin syndrome» (en anglès). Nursing, 2016 Des; 46 (12), pp: 68. DOI: 10.1097/01.NURSE.0000504683.43755.18. ISSN: 1538-8689. PMID: 27875404 [Consulta: 15 setembre 2021].
- ↑ Granado, MC; Goncalo, AL; Macedo, C; Santos, S; et al «Staphylococcal Scalded Skin Syndrome in a Breastfed Newborn: A Case Report» (en anglès). Int J Clin Pediatr, 2021 Set; 10 (2-3), pp: 53-56. DOI: 10.14740/ijcp438. ISSN: 1927-1263 [Consulta: 25 març 2022].
- ↑ Farroha, A; Frew, Q; Jabir, S; Dziewulski, P «Staphylococcal scalded skin syndrome due to burn wound infection» (en anglès). Annals of Burns and Fire Disasters, 2012 Set 30; 25 (3), pp: 140-142. ISSN: 1592-9558. PMC: 3575149. PMID: 23467312 [Consulta: 15 novembre 2021].
- ↑ Jebain, J; Siller Jr, A; Lupi, O; Barros Castro Alves, T; Di Maio Ferreira, F; et al «Perinatal Chikungunya induced scalded skin syndrome» (en anglès). IDCases, 2020 Set 25; 22, pp: e00969. PMID: 33088712. DOI: 10.1016/j.idcr.2020.e00969. PMC: 7558828 [Consulta: 19 gener 2022].
- ↑ Brewer, J; Hundley, MD; Meves, A; Hargreaves, J; et al «Staphylococcal scalded skin syndrome and toxic shock syndrome after tooth extraction» (en anglès). J Am Acad Dermatol, 2008 Ag; 59 (2), pp: 342-346. ISSN 0190-9622. DOI: 10.1016/j.jaad.2008.02.032. PMID: 18485528 [Consulta: 8 desembre 2021].
- ↑ Singh, SN; Tahazzul, M; Singh, A; Chandra, S «Varicella infection in a neonate with subsequent staphylococcal scalded skin syndrome and fatal shock» (en anglès). BMJ Case Rep, 2012 Ag 1; 2012, pp: bcr2012006462. PMID: 22854238. DOI: 10.1136/bcr-2012-006462. PMC: 4544619 [Consulta: 14 gener 2022].
- ↑ González-Gaytán D; Rosales-Solís, GM «Varicela complicada con síndrome de piel escaldada estafilocócica. Presentación de 2 casos» (en castellà). Revista Médica MD, 2014 Feb-Abr; 5 (3), pp: 172-175. ISSN 2007-2953 [Consulta: 9 maig 2022].
- ↑ Kouakou, K; Dainguy, ME; Kassi, K «Staphylococcal Scalded Skin Syndrome in Neonate» (en anglès). Case Rep Dermatol Med, 2015; Jun 8, pp: 901968. DOI: 10.1155/2015/901968. PMC: 4475704. PMID: 26167309 [Consulta: 4 novembre 2021].
- ↑ Mishra, AK; Yadav, P; Mishra, A «A Systemic Review on Staphylococcal Scalded Skin Syndrome (SSSS): A Rare and Critical Disease of Neonates» (en anglès). Open Microbiol J, 2016 Ag 31; 10, pp: 150-159. DOI: 10.2174/1874285801610010150. PMC: 5012080. PMID: 27651848 [Consulta: 7 setembre 2021].
- ↑ Haasnoot, PJ; De Vries, A «Staphylococcal scalded skin syndrome in a 4-year-old child: a case report» (en anglès). J Med Case Rep, 2018 Gen 29; 12 (1), pp: 20. DOI: 10.1186/s13256-017-1533-7. PMC: 5787928. PMID: 29378637 [Consulta: 23 novembre 2021].
- ↑ Davidson, J; Polly, S; Hayes, PJ; Fisher, KR; et al «Recurrent Staphylococcal Scalded Skin Syndrome in an Extremely Low-Birth-Weight Neonate» (en anglès). American Journal of Perinatology Reports, 2017 Abr; 7 (2), pp: e134-e137. DOI: 10.1055/s-0037-1603971. PMC: 5493488. PMID: 28674637 [Consulta: 6 març 2022].
- ↑ Saluzzo, S; Layer, F; Stingl, G; Stary, G «Staphylococcal Scalded Skin Syndrome Caused by a Rare Variant of Exfoliative-toxin-A+ S. aureus in an Adult Immunocompromised Woman» (en anglès). Acta Dermatovener (Stockholm), 2018 Gen 12; 98 (1), pp: 138-139. DOI: 10.2340/00015555-2778. ISSN: 1651-2057. PMID: 28853493 [Consulta: 23 novembre 2021].
- ↑ Lee, JJ; Tsibris, HC; Mostaghimi, A; Lian, CG «Staphylococcal Scalded Skin Syndrome in an Adult on Chemotherapy» (en anglès). Dermatopathology (Basel), 2014 Oct 31; 1 (2), pp: 75-80. DOI: 10.1159/000368599. PMC: 4772934. PMID: 27047925 [Consulta: 6 setembre 2021].
- ↑ Kato, T; Fujimoto, N; Nakanishi, G; Tsujita, Y; Matsumura, K; et al «Adult Staphylococcal Scalded Skin Syndrome Successfully Treated with Plasma Exchange» (en anglès). Acta Derm Venereol, 2015 Maig; 95 (5), pp: 612-613. DOI: 10.2340/00015555-2033. ISSN: 1651-2057. PMID: 25519855 [Consulta: 13 setembre 2021].
- ↑ Ladhani, S; Evans, RW «Staphylococcal scalded skin syndrome» (en anglès). Arch Dis Child, 1998 Gen; 78 (1), pp: 85-88. DOI: 10.1136/adc.78.1.85. PMC: 1717447. PMID: 9534685 [Consulta: 22 desembre 2021].
- ↑ Nso Roca, AP; Baquero-Artigao, F; García-Miguel, MJ; de José Gómez, MI; Aracil Santos, FJ; del Castillo Martín, F «Síndrome de escaldadura estafilocócica» (en castellà). An Pediatr (Barc), 2008 Feb; 68 (2), pp: 124-127. DOI: 10.1157/13116226. ISSN: 1695-9531. PMID: 18341877 [Consulta: 6 setembre 2021].
- ↑ Beraghi, M; Sánchez Ruiz, P; Pareja Grande, J; Sánchez García, S; et al «Síndrome de la piel escaldada estafilocócica en un paciente pediátrico con dermatitis atópica» (en castellà). Arch Argent Pediatr, 2020 Feb; 118 (1), pp: e30-e33. DOI: 10.5546/aap.2020.e30. ISSN: 1668-3501. PMID: 31984705 [Consulta: 7 gener 2022].
- ↑ Delavar, B; Olushoga, M; Thompson, MA «Man with knee pain and rash» (en anglès). J Am Coll Emerg Physicians Open, 2020 Jul 2; 1 (4), pp:. DOI: 10.1002/emp2.12132. PMC: 7493505. PMID: 33000096 [Consulta: 9 novembre 2021].
- ↑ Maity, S; Banerjee, I; Sinha, R; Jha, H; et al «Nikolsky's sign: A pathognomic boon» (en anglès). J Family Med Prim Care, 2020 Feb 28; 9 (2), pp: 526-530. DOI: 10.4103/jfmpc.jfmpc_889_19. PMC: 7114071. PMID: 32318376 [Consulta: 6 setembre 2021].
- ↑ Arora, P; Kalra, VK; Rane, S; McGrath, EJ; et al «Staphylococcal scalded skin syndrome in a preterm newborn presenting within first 24 h of life» (en anglès). BMJ Case Rep, 2011; Des 21, pp: bcr0820114733. DOI: 10.1136/bcr.08.2011.4733. PMC: 3246154. PMID: 22670002 [Consulta: 7 gener 2022].
- ↑ Baartmans, MGA; Maas, MH; Dokter, J «Neonate with staphylococcal scalded skin syndrome» (en anglès). Arch Dis Child Fetal Neonatal Ed, 2006 Gen; 91 (1), pp: F25. DOI: 10.1136/adc.2005.082610. PMC: 2672643. PMID: 16371389 [Consulta: 6 setembre 2021].
- ↑ Anbu, A; Williams, S «Miliaria crystallina complicating staphylococcal scalded skin syndrome» (en anglès). Arch Dis Child, 2004 Gen; 89 (1), pp: 94. ISSN: 1468-2044. PMC: 1755906. PMID: 14709532 [Consulta: 9 novembre 2021].
- ↑ Ladhani, S «Recent developments in staphylococcal scalded skin syndrome» (en anglès). Clin Microbiol Infect, 2001 Jun; 7 (6), pp: 301-307. DOI: 10.1046/j.1198-743x.2001.00258.x. ISSN: 1469-0691. PMID: 11442563 [Consulta: 7 setembre 2021].
- ↑ Koufakis, T; Gabranis, I; Karanikas, K «Staphylococcal scalded skin syndrome in an adult, immunocompetent patient» (en anglès). Braz J Infect Dis, 2015 Mar-Abr; 19 (2), pp: 228-229. DOI: 10.1016/j.bjid.2014.12.011. ISSN: 1678-4391. PMID: 25701548 [Consulta: 8 octubre 2021].
- ↑ Dollani, LC; Marathe, KS «Impetigo/Staphylococcal Scalded Skin Disease» (en anglès). Pediatr Rev, 2020 Abr; 41 (4), pp: 210-212. DOI: 10.1542/pir.2018-0206. ISSN: 1526-3347. PMID: 32238552 [Consulta: 8 octubre 2021].
- ↑ Godoy Gijón, E; Alonso San Pablo, MT; Ruiz-Ayúcar de la Vega, I; Nieto González, G «Síndrome de la piel escaldada estafilocócica variante escarlatiniforme» (en castellà). Ann Pediatr, 2010 Jun; 72 (6), pp: 434-435. DOI: 10.1016/j.anpedi.2009.11.018. ISSN: 1695-4033 [Consulta: 6 març 2022].
- ↑ Braunstein, I; Wanat, KA; Abuabara, K; McGowan, KL; et al «Antibiotic Sensitivity and Resistance Patterns in Pediatric Staphylococcal Scalded Skin Syndrome» (en anglès). Pediatr Dermatol, 2014 Maig-Jun; 31 (3), pp: 305-308. DOI: 10.1111/pde.12195. PMC: 4349361. PMID: 24033633 [Consulta: 6 setembre 2021].
- ↑ Yang, T; Wang, J; Cao, J; Zhang; X; Lai, Y; Li, L; et al «Antibiotic-resistant profile and the factors affecting the intravenous antibiotic treatment course of generalized Staphylococcal Scalded Skin Syndrome: a retrospective study» (en anglès). Ital J Pediatr, 2021 Ag 6; 47 (1), pp: 169. DOI: 10.1186/s13052-021-01120-6. PMC: 8344213. PMID: 34362428 [Consulta: 14 gener 2022].
- ↑ Gil Sáenz, FJ; Herranz Aguirre, M; Durán Urdániz, G; Zandueta Pascual, L; et al «Clindamicina como terapia adyuvante en el síndrome de piel escaldada estafilocócica» (en castellà). An Sist Sanit Navar, 2014 Set-Des; 37 (3), pp: 449-453. DOI: 10.4321/s1137-66272014000300017. ISSN: 1137-6627. PMID: 25567401 [Consulta: 6 setembre 2021].
- ↑ Simpson, C «The management of staphylococcal scalded skin syndrome in infants» (en anglès). Nursing Times, 2003 Oct 21; 99 (42), pp: 59. ISSN 0954-7762 [Consulta: 28 octubre 2021].
- ↑ Faúndes Gandolfo, N; Estrada Eguiguren, S; García Valdebenito, A; Leiva Mora, J; Ducasse Crespo, K «Síndrome de Piel Escaldada. Avances en Diagnóstico y Tratamiento» (en castellà). Bol Micol, 2019; 34 (2), pp: 81-91. ISSN 0719-3114. DOI: 10.22370/bolmicol.2019.34.2.2004 [Consulta: 9 maig 2022].
- ↑ DrugBank «Cefuroxime» (en anglès). Canadian Institutes of Health Research/The Metabolomics Innovation Centre, 2020 Abr 26; DB01112 (rev), pàgs: 10 [Consulta: 27 abril 2022].
- ↑ Leung, AKC; Barankin, B; Leong, KF «Staphylococcal-scalded skin syndrome: evaluation, diagnosis, and management» (en anglès). World J Pediatr, 2018 Mar; 14 (8), pp: 116-120. ISSN 1708-8569. DOI: 10.1007/s12519-018-0150-x. PMID: 29508362 [Consulta: 27 abril 2022].
- ↑ Baartmans, MGA; Dokter, J; den Hollander, JC; Kroon, AA; Oranje, AP «Use of skin substitute dressings in the treatment of staphylococcal scalded skin syndrome in neonates and young infants» (en anglès). Neonatology, 2011; 100 (1), pp: 9-13. ISSN 1661-7800. DOI: 10.1159/000317997. PMID: 21150225 [Consulta: 25 març 2022].
- ↑ Liy-Wong, C; Pope, E; Weinstein, M; Lara-Corrales, I «Staphylococcal scalded skin syndrome: An epidemiological and clinical review of 84 cases» (en anglès). Pediatr Dermatol, 2021 Gen; 38 (1), pp: 149-153. ISSN 1525-1470. DOI: 10.1111/pde.14470. PMID: 33283348 [Consulta: 19 gener 2022].
Bibliografia
modifica- Ritter von Rittershain, Gottfried. Die exfoliative Dermatitis jüngerer Säuglinge und Cazenave's Pemphigus foliaceus (en alemany). A: Archiv für Kinderheilkunde. Verlag von Ferdinand Enke, Stuttgart, 1880; Vol. I-II, pp: 53-62 [Consulta: 17 desembre 2021].
- Amagai, Masayuki; Yamaguchi, Takayuki; Hanakawa, Yasushi; Nishifuji, Koji; et al. Staphylococcal exfoliative toxin B specifically cleaves desmoglein 1 (en anglès). J Invest Dermatol, 2002 Maig; 118 (5), pp: 845-850. PMID: 11982763. DOI 10.1046/j.1523-1747.2002.01751.x [Consulta: 22 setembre 2021]. Arxivat 30 de març 2019 a Wayback Machine.
- Patel, Girish K.; Finlay, Andrew Y. Staphylococcal scalded skin syndrome: diagnosis and management (en anglès). Am J Clin Dermatol, 2003; 4 (3), pp: 165-175. PMID: 12627992. DOI 10.2165/00128071-200304030-00003 [Consulta: 22 setembre 2021]. Arxivat 22 October 2021[Date mismatch] a Wayback Machine.
- Bourayou, Rafik; Le Sache, Nolwenn; Kone-Paut, Isabelle. Positive Nikolsky sign due to Staphylococcal scaled skin syndrome (en anglès). J Pediatr, 2011 Ag 31; 159 (5), pp: 868. PMID: 21880329. DOI 10.1016/j.jpeds.2011.07.019 [Consulta: 22 setembre 2021].
- Ouchi, Takeshi; Kubo, Akiharu; Yokouchi, Marisho; Adachi, Takeya; et al. Langerhans cell antigen capture through tight junctions confers preemptive immunity in experimental staphylococcal scalded skin syndrome (en anglès). J Exp Med, 2011 Des 19; 208 (13), pp: 2607-2613. PMID: 22143886. DOI 10.1084/jem.20111718 [Consulta: 30 desembre 2021].
- Morgenstern-Kaplan, Dan; Fonseca-Portilla, Rodrigo; Konstat-Korzenny, Enrique; Cohen-Welch, Ariel. The Role of Gram Staining in Staphylococcal Scalded Skin Syndrome (en anglès). Cureus, 2020 Abr 10; 12 (4), pp: e7624. PMID: 32399357. DOI 10.7759/cureus.7624 [Consulta: 6 setembre 2021].
- Sunil, Gayathri; Vinod, Meghana; Pushpa-Raghavan, Roshni. Exfoliative Toxin Mediated Staphylococcal Scalded Skin Syndrome: A Review (en anglès). Int J Cur Res Rev, 2020 Nov 24; 12 (22), pp: 86-90. ISSN 0975-5241. DOI 10.31782/IJCRR.2020.122212 [Consulta: 30 setembre 2021].
- Liy-Wong, Carmen; Pope, Elena; Weinstein, Miriam; Lara-Corrales, Irene. Staphylococcal scalded skin syndrome: An epidemiological and clinical review of 84 cases (en anglès). Pediatr Dermatol, 2021 Gen; 38 (1), pp: 149-153. PMID: 33283348. DOI 10.1111/pde.14470 [Consulta: 6 setembre 2021].
- Neubauer, Hannah C.; Hall, Matthew; Lopez, Michelle A.; Cruz, Andrea T.; et al Antibiotic Regimens and Associated Outcomes in Children Hospitalized With Staphylococcal Scalded Skin Syndrome (en anglès). J Hosp Med, 2021 Mar; 16 (3), pp: 149-155. PMID: 33617441. DOI 10.12788/jhm.3529 [Consulta: 27 abril 2022].
- Azarian, Taj; Cella, Eleonora; Baines, Sarah L.; Shumaker, Margot J.; et al Genomic Epidemiology and Global Population Structure of Exfoliative Toxin A-Producing Staphylococcus aureus Strains Associated With Staphylococcal Scalded Skin Syndrome (en anglès). Front Microbiol, 2021 Ag 18; 12, pp: 663831. PMID: 34489877. DOI 10.3389/fmicb.2021.663831 [Consulta: 22 desembre 2021].
Enllaços externs
modifica- Staphylococcal scalded skin syndrome Topics A–Z, DermNet NZ. 2016 Gen (en anglès)
- Staphylococcal scalded skin syndrome Arxivat 2020-02-02 a Wayback Machine. Patient information Leaflet, British Associaton of Dermatologists. 2019 Oct (en anglès)